Vogt-小柳-原田病
- Vogt-koyanagi-harada syndrome(VKH)は眼、神経、聴覚、皮膚の症状を示す多臓器疾患である。
- 20世紀初頭にAlfred vogt,1914年に小柳吉蔵、1926年に原田栄之助が発表した。
- 典型的には慢性両側性非壊死性肉芽腫性汎ぶどう膜炎で滲出性網膜剥離を伴う。
- アジアや北アフリカ、ヒスパニック、南アメリカの色素沈着の強い民族で多くみられる。
- 病期は”前駆期→急性ぶどう膜炎期→回復期→再発期”に分けられる
≪疫学≫
- 東アジアや東南アジアではぶどう膜炎の10%がVKH。
- 女性が多いとする報告が多いが、ほぼ同等とするものもある。
- 30代後半から50代前半によくみられる。
- 小児例もまれに存在し男女比は同じ。
≪病態生理≫
- 活動性VKHではIL-23が増加している。IL-23はTh17によるIL-17産生を促進させる。
- IL-27は樹状細胞やマクロファージにより産生されるが、IL-27産生低下がTh17を増加させる。
- ステロイド治療で、IL-27発現上昇とIL-17発現低下がみられる。
- HLA-DR4/DRw53やHLADRB1*0404,0405,0410との関連が示されている。
- EBVやCMV、外傷がVKH発症の契機とする仮説がある。
- C型肝炎に対するIFN+ribavirin療法で、VKH様症状がでるとの報告がる。機序は不明であるが、IFNがTh1反応を修飾し、MHC classⅠ/Ⅱ抗原に対する反応が変わることが推測されている。
1、前駆期
- 前駆期はぶどう膜炎発症前の3-5日を指すが無治療の場合数週間持続することがある
- 発熱、頭痛、項部硬直、痙攣、知覚過敏などの神経症状、
- 難聴、耳鳴り、耳閉感、耳鳴りなどの聴覚症状が前駆期~急性ぶどう膜炎期にみられる。難聴は両側性、軽度、高音域が多い。
- 皮膚症状として知覚過敏が合併することがある。

2、急性ぶどう膜炎期

- 前駆期の直後~10日後に生じる。
- 両側滲出性網膜剥離が特徴的な病変で視神経乳頭発赤腫脹を伴うこともある。
- 前房の炎症も伴うことがある。
C:フィブリン析出による網膜内嚢胞
D:網膜下液
3、回復期
- メラニン色素の消失により皮膚症状や夕焼け眼底がみられる。
- ”夕焼け眼底”は網膜の色素脱失により脈絡膜の血管がよく見える状態。
- VKH発症2か月後以降に遅発性に変動性、進行性の難聴が生じることもある。
- 皮膚の色素脱失は眼症状発症の3-18か月(1年前後)に生じ、眼瞼や眼窩周囲に多い。
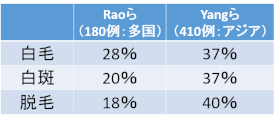
- 皮膚症状はアジア人のほうが欧米人より多い。
- 白斑は27%しか戻らない
- Narrow band UVBやカルシニューリン外用薬で治療される。
左:眼症状鎮静後の色素脱失、右:タクロリムス軟膏1年間使用後、色素がもどりつつある。

4、再発期
- 前部肉芽腫性ブドウ膜炎がよく知られている。
- 後部ブドウ膜炎も顕在または潜在的に生じる。
VKHの治療
①ステロイド治療
- 高用量ステロイド導入と漸減が基本。
- 典型例ではPSL1〜2㎎/㎏/dで開始される。
- 発症から2か月以内に治療開始されれば、良好な反応がみられることが多い。
- トリアムシノロンのテノン膜への注射も眼症状には有効であるが、他の症状に対しては不明である。
- 点眼は慢性難治例では有用。
②免疫抑制剤
- ステロイドに対する反応性が悪い場合や、減量ができない場合、副作用が強い場合に使われる。
- 早期から免疫抑制剤を併用したほうがよいとする報告と予後は変わらないとする報告がある。
- 少なくとも一部の患者では予後を改善できる。
- VKHはメラノサイトに対するT細胞の免疫応答異常であるため、T細胞を抑制するシクロスポリン(CsA)は理にかなう薬剤で、実際に使用され効果も上げている。タクロリムス(TAC)も同様の効果を期待できる。
- ミコフェノール酸モフェチル(MMF)、アザチオプリン(AZA)は大規模研究でのデータがあるが、メトトレキサート(MTX)は小規模研究しかない。
- AZAとCsAの比較ではCsA群でステロイド減量が可能であった。
- 治療抵抗性VKHに対してステロイド+CsA+AZAで迅速な寛解導入が可能であった。
- MTXも小児、成人のVKHともに有効性安全性が示されている。
- シクロフォスファミド(CPA)、クロラムブシル(CB)も有効であるが、骨髄抑制、悪性腫瘍などの副作用が出る可能性がある。
| 薬剤 | 用量 |
| シクロホスファミド(CPA) | 内服:1〜3mg/kg、点滴静注1g/m2 2週ごと |
| クロラムブシル(CB) |
内服:0.15mg/kg |
| シクロスポリン(CsA) | 内服:2.5-5mg/kg |
| タクロリムス(TAC) | 内服:0.1〜0.15mg/kg |
| アザチオプリン(AZA) | 内服:1〜3mg/kg |
| ミコフェーノール酸モフェチル(MMF) | 内服:2-3g |
| メトトレキサート(MTX) | 内服:0.15mg/kg 週1回 |
③生物学的製剤
- 高価な薬剤で、通常は使用困難。
- 重篤な副作用が出る可能性もある。
- 小数例での有効性が報告されている。
| 薬剤 | 使用量 | 寛解導入率 | |
| 成人 | 小児 | ||
| Inflximab | 5-10mg/kg | 90%(10例) | 100%(2例) |
| Adalimumab | 20-40mg 1〜2週ごと | 75%(4例) | 100%(1例) |
| Rituximab | 375mg/m2 0,6,6,16ヶ月 | 100%(1例) | 100%(1例) |
④抗VEGF抗体
- 血管内皮細胞成長因子(VEGF)は血管新生を促し、ぶどう膜炎の病態形成で重要。
- VKHでも血管新生抑制と網膜剥離を抑制する。
- ステロイド抵抗性VKHに対してbevacizumab併用したところ、速やかな改善を得られた。
≪参考文献≫
Silpa-archa, Sukhum,et al.Vogt–Koyanagi–Harada syndrome: Perspectives for immunogenetics, multimodal imaging, and therapeutic options.Autoimmunity Reviews.2016.15(8):809-819

